Nervenschmerzen: Neuralgie erkennen und behandeln
Nervenschmerzen (neuropathische Schmerzen) treten oft stechend oder kribbelnd in Rücken oder Beinen auf. Ursachen sind Schädigungen im Nervensystem, zum Beispiel durch Verletzung oder Nervenentzündung.
Nervenschmerzen sind weit verbreitet: Die Neuralgie zählt sogar, neben Rückenschmerzen und Kopfschmerzen, zu den häufigsten Ursachen für chronische Schmerzen. Nervenschmerzen sind oft heftig und können schon durch leichteste Berührung oder einen Luftzug ausgelöst werden, also sonst harmlose Reize (Allodynie).
Dem Schmerzsyndrom liegt eine direkte Aktivierung der Schmerzbahn zwischen dem Bereich des Nervenschadens und dem Gehirn zugrunde - diese Aktivierung kann durch kleinste Reize getriggert werden und bei Patientinnen und Patienten Schmerzen wie Stromschläge auslösen. Nervenschmerzen werden auch neuropathische Schmerzen genannt und beeinträchtigen die Lebensqualität stark. Eine rasche Diagnose und Behandlung ist daher besonders wichtig, auch um zu vermeiden, dass die Beschwerden chronisch werden.
Was genau sind Nervenschmerzen?
Auslöser für Nervenschmerzen oder neuropathische Schmerzen ist eine Schädigung im Nervengewebe. Es ist die Grundlage des Nervensystems und besteht aus Nervenzellen/Neuronen und Gliazellen. Die Aufgabe des Nervengewebes besteht in der Signalübertragung von Reizen durch das Nervensystem - im gesunden Fall wird so beispielsweise ein Schmerzreiz nach einer Verletzung über das Nervensystem ans Gehirn übertragen und der Betroffene kann sich um die Verletzung kümmern.
Für Diagnose und Therapie von Nervenschmerzen unterscheidet man zwischen verschiedenen Arten von neuropathischen Schmerzen:
- Schmerzen der peripheren Nerven,
- Schmerzen des zentralen Nervensystems und
- Schmerzen der Nervenwurzel.
Ursachen für neuropathische Schmerzen
Nervenschmerzen entstehen durch Erkrankungen, Infektionen oder Verletzungen, die zu Nervenschädigungen und Fehlfunktionen im Nervensystem führen. Das Gewebe der Nerven ist zum Beispiel durch Unfälle beeinträchtigt, etwa durch eine Schnittverletzung, eine Schädigung im Rückenmark oder im Hirnstamm.
Häufige Erkrankungen, die Nervenschmerzen auslösen, sind:
- Diabetes mellitus
- Multiple Sklerose
- Trigeminusneuralgie
- Gürtelrose
- Infektionen: Zum Beispiel kann Borreliose Nervenschmerzen (Neuroborreliose) oder auch Gesichtslähmung auslösen
- ein Schlaganfall, der das Gehirn schädigt
- Tumore
Die Einwirkung von Neurotoxinen (Nervengifte) kann ebenfalls zu Nervenschmerzen führen. Neurotoxine können tierische, chemische oder pflanzliche Gifte sein, wie sie zum Beispiel in einem giftigen Pilz oder beim Kugelfisch zu finden sind. Neuropathischen Schmerzen kann eine Entzündung gereizter Nerven vorausgehen (Neuritis).
Psyche als Ursache oder Verstärker von Nervenschmerzen
Nervenschmerzen können nicht nur körperliche Auslöser haben. Auch die Psyche von Patientinnen und Patienten spielt eine Rolle - gerade wenn neuropathische Schmerzen chronisch geworden sind, also seit mindestens sechs Monaten andauern.
Eine Angststörung, eine Depression oder ständiger Stress kann körperliche Symptome zur Folge haben. Dann ist die Spannung im Körper erhöht, die Schmerzempfindlichkeit steigt. Man nennt diese Form von Schmerzsyndromen somatoforme Störung beziehungsweise somatoforme Schmerzstörung oder auch psychosomatische Erkrankung. Bei der Schmerztherapie kommt es darauf an, die zugrunde liegenden psychischen Erkrankungen in die Behandlung miteinzubeziehen.
Symptome durch Nervenschmerzen
Neuropathische Schmerzen strahlen meist in den ganzen Körperbereich aus, der von einem Nerv oder mehreren Nerven versorgt wird. Manchmal haben Betroffene auch an verschiedenen Körperstellen gleichzeitig stechende Schmerzen. Die Schmerzwahrnehmung bei Nervenschmerzen ist typischerweise verändert. Schon harmlose Reize wie leichte Berührung, Wärme, Kälte oder Druck auf der Haut können bei Betroffenen Schmerzen auslösen (Allodynie). Menschen mit Nervenschmerzen reagieren für Außenstehende scheinbar übertrieben stark auf einen Schmerzreiz oder auch einfachen Reiz - ihre Reizschwelle für Schmerzempfinden ist vermindert (Hyperalgesie).
Typisch für neuropathische Schmerzen ist außerdem:
- Nervenschmerzen treten spontan und anfallsartig in einer Situation der Ruhe auf
- Sie treten stechend und einschießend auf, wie Stromschläge
- Nervenschmerzen können auch brennend oder kribbelnd spürbar sein, oft an Beinen oder Händen
- Nervenschmerzen changieren häufig, scheinen also die betroffene Stelle in einem Körperbereich zu wechseln (entlang des beschädigten Nervs) und können auch von stechenden in dumpfe Schmerzen - oder umgekehrt - wechseln
- Gefühlsstörungen und Missempfindungen wie Kribbeln oder Taubheit sind möglich
An diesen Körperstellen treten Nervenschmerzen häufig auf
Der gesamte Körper wird von Nervensträngen durchzogen. Daher sind neuropathische Schmerzen in fast allen Körperbereichen möglich. Im Rücken kann ein Bandscheibenvorfall zu Schmerzen führen. Die Bandscheibe drückt auf einen Nerv und reizt ihn. Besonders der Ischias ist oft betroffen. Die Schmerzen können bis in Gesäß und Bein ausstrahlen. Schmerzen im unteren Rücken und Po können auf ein Piriformis-Syndrom hinweisen. Der Piriformis-Muskel drückt auf den Ischias-Nerv und irritiert ihn.
Leiden jedoch Frauen unter Schmerzen im unteren Rücken, kann das gynäkologische oder hormonelle Ursachen haben.
Bei der Post-Zoster-Neuralgie handelt es sich um starke Nervenschmerzen auf der Haut, die nach einer Gürtelrose auftreten, vor allem am Rumpf, an einem Arm oder im Gesicht. Das Varizella-Zoster-Virus führt zu Nervenentzündung und Nervenschädigungen.
Auch Phantomschmerzen nach einer Amputation von Arm, Finger, Hand oder Bein zählen zu den neuropathischen Schmerzen - hier sendet ein Nerv nach massiver Verletzung weiter Reizsignale ohne echte Ursache.
Sind die Symptome der Nervenschmerzen am Kopf oder Gesicht, handelt es sich in vielen Fällen um eine Trigeminusneuralgie. Auslöser ist ein arterielles Gefäß, das dem Trigeminusnerv an seiner Austrittsstelle aus dem Hirnstamm aufliegt und ihn reizt.
Schmerzen am Fuß können von einer diabetischen Polyneuropathie kommen. Überhöhte Zuckerwerte schädigen die Nerven. Aber auch eine Überlastung der Nerven unter dem Mittelfußköpfchen ist denkbar, man nennt das Morton Neurom oder Morton Neuralgie.
Schmerztherapie: Was hilft gegen Nervenschmerzen?
Die Therapie von Nervenschmerzen ist oft schwierig, denn rezeptfreie Schmerzmittel wirken in der Regel nicht bei den Patienten. In Schmerztherapie und Schmerzmedizin kommen darum Medikamente einzeln oder in Kombination zum Einsatz, die sonst verordnet werden gegen:
- Krampfanfälle/Epilepsie (Antiepileptika oder Antikonvulsiva),
- Depressionen (Antidepressiva) oder
- bei stärksten Schmerzen (Opioide).
Diese Medikamente modulieren die Nervenaktivität und blockieren Schmerzsignale. Ob die medikamentöse Schmerztherapie hilft und die Intensität der Schmerzen nachlässt, zeigt sich meist erst nach zwei bis vier Wochen. Realistisches Ziel ist, die Beschwerden der Patienten um 30 bis 50 Prozent zu reduzieren, sodass sie besser schlafen, sozial aktiv sein und arbeiten können.
Auch Pflaster mit Capsaicin oder Spritzen mit Botulinumtoxin werden zur Therapie von Nervenschmerzen eingesetzt. Medizinischer Cannabis wird von der Deutschen Gesellschaft für Neurologie bei neuropathischen Schmerzen nicht empfohlen.
Kombinierte Therapien gegen Nervenschmerzen
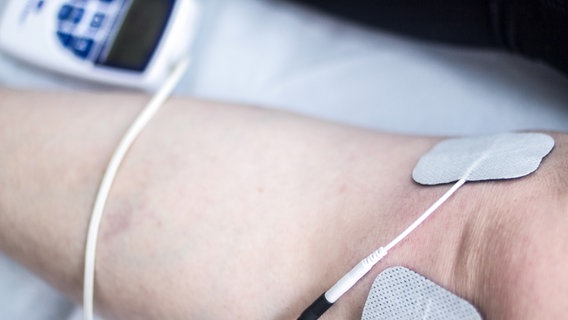
In der Schmerztherapie werden häufig Medikamente mit Physiotherapie oder Psychotherapie kombiniert. Weitere Ansätze für die Therapie sind Nervenblockaden, Infiltrationen, transkutane elektrische Nervenstimulation (TENS) und Entspannungstechniken. Werden die Nervenschmerzen durch eine Erkrankung wie etwa Diabetes mellitus ausgelöst, wird diese Grunderkrankung behandelt, etwa durch bessere Einstellung des Blutzuckers.
Hausmittel: Linderung bei Nervenschmerzen
Hausmittel können Nervenschmerzen nicht beseitigen, aber tun bisweilen gut. Dazu zählen kühle Kompressen, warme Auflagen oder Bäder. Wichtig bei Nervenschmerzen ist, rasch zu einer Untersuchung zu gehen, eine klare Diagnose zu bekommen und dann gezielt die Schmerztherapie zu beginnen, um eine Chronifizierung zu vermeiden, also dass der Schmerz sich im Schmerzgedächtnis auf Dauer festsetzt.
Schlagwörter zu diesem Artikel
Gehirn