Robert Koch: Ein Leben im Reich der Mikroben
Jäger der Erreger, Herr der Bakterien: Auf Robert Koch treffen etliche Prädikate zu. Der Medizin-Nobelpreisträger musste zwar auch immer wieder Misserfolge einstecken. Aber in vielen Bereichen hat er die Medizin revolutioniert. Am 11. Dezember 1843 wurde er geboren.
Berlin, 24. März 1882: Im Tagungssaal der Physiologischen Gesellschaft ist es mucksmäuschenstill. Die Anwesenden begreifen, welcher medizinischen Sensation sie gerade beiwohnen. Der Mediziner Robert Koch hat ihnen soeben mitgeteilt, dass er den Tuberkelbazillus isoliert habe. Zu dieser Zeit stirbt etwa jeder siebte Deutsche an der Lungenkrankheit. Die "Schwindsucht" gilt als unheilbar oder hat in milderen Fällen einen lebenslangen Klinikaufenthalt zur Folge. Mit dem Nachweis des Tuberkulose-Bakteriums ebnet sich der Weg für die Entwicklung eines Impfstoffs. Als Überträger der Krankheit ermittelt Koch die Atemluft: Im Schleim von Erkrankten weist er Tuberkelbazillen nach. Damit ist belegt, dass vor allem von Kranken mit offener Lungentuberkulose eine Gefahr ausgeht. Auf Kochs Entdeckung ist der Welttuberkulosetag begründet, der alljährlich am 24. März begangen wird.
Koch revolutioniert die Medizin
Als Robert Koch am 11. Dezember 1843 in Clausthal zur Welt kommt, glaubt die Wissenschaft noch, dass Seuchen und Epidemien von sogenannten Miasmen ausgelöst werden - giftigen Dämpfe, die aus dem Erdreich emporsteigen. Mit der Entdeckung, dass Krankheiten wie die Pest, Tuberkulose oder Cholera von winzigen Mikroorganismen verursacht werden, revolutioniert Koch Jahre später die Medizin. Er beweist, wie wichtig Hygiene im Alltag ist. Bei der Cholera-Epidemie in Hamburg 1892 setzt er Maßnahmen zur Seuchenbekämpfung durch. Er entdeckt den Erreger des Milzbrandes und der Tuberkulose und verbessert die Züchtung von Bakterienkulturen. Seine Forschungen tragen maßgeblich zur Eindämmung von Seuchen und zur Bekämpfung jahrhundertealter Krankheiten bei. 1905 wird Robert Koch für seine Verdienste mit dem Nobelpreis für Medizin und Physiologie ausgezeichnet.
Dem Milzbranderreger auf die Spur gekommen

Schon als junger Lazarett-Arzt zeigt Koch großes Interesse an der Forschung. Im Deutsch-Französischen Krieg erfährt er, dass Soldaten oft an Milzbrand sterben, obwohl die Verwundungen nicht gravierend sind. Dies veranlasst ihn, nach der Ursache für die Milzbranderkrankungen zu forschen. Er erfindet die Technik des hängenden Tropfens. Dabei werden die Mikroben in einem Tropfen an der Unterseite eines Objektträgers kultiviert. Koch kann nun Bakterien im Blut von befallenen Tieren im Mikroskop beobachten und nachweisen. Mit seinen Beobachtungen und Feststellungen kann er belegen, warum sich Vieh auf bestimmten Weiden immer wieder mit Anthrax ansteckt: Die Bauern vergraben die Kadaver der gestorbenen Tiere nicht tief genug in der Erde. Zudem findet er heraus, dass getrocknetes Blut von infektiösen Schafen noch nach vier Jahren ansteckend ist.
Sepsis-Forschung an Mäusen

Nach der Publikation über den Milzbranderreger 1876 befasst sich Koch mit der Problematik von Wundinfektionen (Sepsis). Er baut ein Tiermodell für die Sepsis auf und stellt fest, dass diverse Tierarten unterschiedlich auf die verschiedenen Bakterienarten reagieren. So weist er an Mäusen sechs verschiedene Formen der Sepsis nach, die von sechs unterschiedlichen Bakterientypen ausgelöst werden. Seine "Untersuchungen über die Aetiologie der Wundinfectionskrankheiten" bringt Koch 1878 heraus.
Robert Koch: Vom technischen Fortschritt getrieben
Koch versucht stetig, auf dem Gipfel der technischen Entwicklung zu bleiben. Er optimiert die Mikroskopie und macht erste Fotos von Mikroorganismen.
Am Kaiserlichen Gesundheitsamt in Berlin entwickelt er die sogenannte Kulturplatten-Technik. Bislang wurden Bakterien in Fleischbrühe oder auf Kartoffelscheiben gezüchtet. Fleischbrühe lässt sich unter dem Mikroskop aber nicht fixieren und auf Kartoffelscheiben wachsen viele krankheitserregende Bakterien nicht. Koch stabilisiert daraufhin die Fleischbrühe mit Gelatine und gießt diese Nährböden in rechteckigen "Plattenschalen" aus. Die Methode der festen, transparenten Nährböden ist seitdem Bestandteil jeder bakteriologischen Forschung.
Nachweis von Cholera-Bakterien während einer Expedition
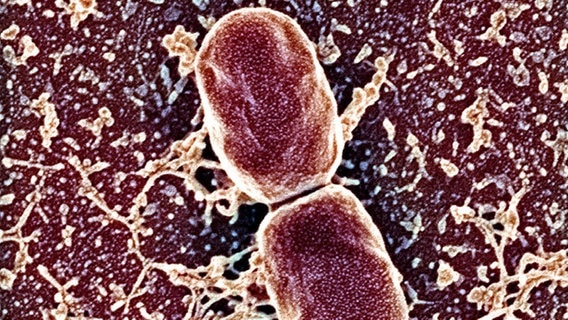
Als kleiner Junge träumte Robert Koch davon, reisender Naturforscher zu werden - wie sein Vorbild Alexander von Humboldt. Einige seiner zehn Geschwister wanderten nach Uruguay, Mexiko und in die USA aus. Als ihm 1883 die Leitung der Deutschen Cholera-Expedition angeboten wird, packt er seine Koffer und trifft im August in Alexandria ein. In Ägypten ist die Epidemie aber schon wieder am Abklingen und deshalb zieht die Expedition im November nach Indien weiter. Dort gelingt Koch zwei Monate später der Nachweis von Cholera-Bakterien. Er findet zudem heraus, dass der Erreger durch das Wasser übertragen wird. Die Rückkehr nach Deutschland im Mai 1884 gleicht einem Triumphzug. Kaiser Wilhelm I. empfängt Koch und belohnt ihn mit 100.000 Mark.
Im folgenden Jahr beruft die Friedrich-Wilhelms-Universität in Berlin Koch zum Professor und Leiter des neu geschaffenen Instituts für Hygiene. Doch als Lehrer ist er unbegabt. Vorlesungen und Prüfungen sind ihm ein Kreuz. Seine Gesundheit ist angeschlagen und er sucht deshalb Erholung auf mehreren langen Reisen. Auch in seiner Ehe kriselt es. Derweil hat das konkurrierende Forscherteam von Louis Pasteur in Paris große Erfolge bei der aktiven Impfung. Bis 1890 kommt von Koch kein nennenswerter Bericht.
Tuberkulin: Kochs Impfstoff bleibt wirkungslos
Auf dem 10. Internationalen Mediziner-Kongress in Berlin präsentiert Koch dann im August 1890 einen Impfstoff, der den Tuberkulose-Erreger den Garaus machen soll: das Tuberkulin. Tausende Tuberkulose-Kranke versprechen sich Heilung von dem Mittel. Der Enthusiasmus ist groß. Doch das Serum hält nicht, was Koch verspricht. Langzeitheilungen werden nicht verzeichnet, viele Probanden sterben sogar. Obwohl sich das Tuberkulin - eine Mixtur aus Bestandteilen abgetöteter Tuberkelbazillen - als Heilmittel nicht durchsetzt, wird es später erfolgreich zum Nachweis der Tuberkulose-Erkrankung eingesetzt. Die Pleite mit dem vermeintlichen Impfstoff wiegt für Koch schwer. Aber er bleibt von der Heilkraft des Mittels überzeugt und stellt sieben Jahre später ein modifiziertes Tuberkulin vor, das als Medikament aber auch unwirksam ist.
Koch wird Leiter des Instituts für Infektionskrankheiten
1891 gibt Koch seine Professur auf und wird ab 1. Juli Leiter des eigens für ihn gegründeten "Königlich Preußischen Instituts für Infektionskrankheiten" mit einer experimentellen und einer klinischen Sektion. Das "Koch'sche Institut" übernimmt Aufgaben für Städte und Reichsbehörden. Neun Jahre später wird das Institut aufgrund der gestiegenen Zahl von Mitarbeitern und Forschungsarbeiten in einen Neubau verlegt, den Koch selbst mitgeplant hat - am Nordufer in Berlin-Wedding. Noch heute trägt diese Einrichtung, das Robert Koch-Institut, den Namen des Gründers.
Als im August 1892 die Cholera-Epidemie in Hamburg ausbricht, wird Kochs Know-how bei der Seuchenbekämpfung eingesetzt. Im Gegensatz zu den Hamburger Medizinern ist Koch mit den bakteriologischen Methoden zum Nachweis des Cholera-Erregers vertraut. Die Menschen in der Hansestadt werden ermahnt, das Trinkwasser abzukochen, Desinfektionskolonnen reinigen die Wohnungen von Cholera-Infizierten. Als die Seuche im Oktober bekämpft ist, sind mehr als 8.600 Menschen gestorben. Nach der Epidemie gehen in Hamburg eine neue Müllverbrennungsanlage und Filtrierwerke in Betrieb. Für Mediziner werden Fortbildungskurse angeordnet. Ein Schüler von Koch, Bernhard Nocht, wird auf die Stellung des Hafenarztes berufen.
Koch hilft in Südafrika und Neuguinea

Die Regierung Großbritanniens bittet Koch 1896, bei der Bekämpfung einer Viehseuche in Südafrika zu helfen. Er reist mit seiner zweiten Ehefrau Hedwig nach Kimberley und kann dort nachweisen, dass das Blut kranker Tiere extrem infektiös ist. Er findet den Erreger aber nicht, weil es sich um eine Virus-Erkrankung handelt. Trotzdem entwickelt er ein Serum, das offenbar wirksam ist. Im März des folgenden Jahres fordert die deutsche Regierung den Bakteriologen auf, sich nach Indien zu begeben, wo die Pest ausgebrochen ist. Der Weg dorthin ist kompliziert, weil die Schiffsverbindungen nach Bombay aufgrund der Pest unterbrochen sind. Der Pest-Erreger ist zwar schon bekannt, aber Koch macht eine wichtige Beobachtung: Ein großes Rattensterben kann einen Pest-Ausbruch einleiten.
Malaria-Expedition nach Neuguinea
Im Juli 1897 reisen Robert und Hedwig Koch erneut nach Afrika und machen in Deutsch-Ostafrika Station. Sie bleiben fast ein Jahr. Robert forscht weiterhin an der Pest und befasst sich mit Malaria sowie einer Rinderkrankheit. Im Mai 1898 kehrt das Ehepaar nach Berlin zurück. In Deutschland kommt Malaria auch vor.
Das größte Problem im deutschen Kolonialreich mit "Wechselfieber" hat aber das Kaiser-Wilhelms-Land in Deutsch-Neuguinea. Deshalb schickt die Kolonialabteilung des Auswärtigen Amtes Koch dorthin. Die Expedition erreicht die Insel im Indischen Ozean Ende 1900. Bei Reihenuntersuchungen an den Ureinwohnern Neuguineas beobachtet Koch, dass bei den Eingeborenen Malaria-Erkrankungen entweder nur leicht verlaufen oder gar nicht zu erkennen sind, obwohl er den Erreger im Blut nachweist. Deutsche Siedler oder chinesische Leiharbeiter erkranken indes sofort. Je länger sie in der Region sind, um so mehr werden sie offensichtlich resistent gegen den Parasiten. Koch kann damit zum ersten Mal das Phänomen der erworbenen Malaria-Immunität belegen.
Typhus-Kampagne und Zwangsisolierungen
Weil der Kolonialverwaltung Kochs Maßnahmen zur Bekämpfung der Malaria in Neuguinea zu teuer sind, befasst sich der Mediziner mit der Kriegsseuche Typhus, die in Deutschland 1901 lokal ausgebrochen ist. Koch kann das preußische Militär für eine Typhus-Kampagne gewinnen, die in der Nähe von Trier anläuft. Um Typhus-Infizierte aufzustöbern, werden Lehrer und Geistliche befragt sowie Versäumnislisten von Schulen und Daten von Ortskrankenkassen ausgewertet. Die Verdächtigen werden bakteriologisch untersucht. Kranke und gesunde Infizierte werden isoliert. Ab 1903 wird die Kampagne im Südwesten Deutschlands ausgeweitet. Insgesamt werden elf Untersuchungsstationen errichtet. Das ärztliche Personal untersucht Hunderttausende Menschen und isoliert - zum Teil unter Zwang - Tausende Verdächtige.
Nobelpreis für die Entdeckung des Tuberkulose-Erregers
Im Jahr 1904 scheidet Koch auf eigenen Wunsch als Leiter seines Instituts aus. Im folgenden Jahr führt sein Weg erneut nach Deutsch-Ostafrika, wo die Schlafkrankheit ausgebrochen ist.
Auf den Sese-Inseln im Viktoria-See sind schon 20.000 Menschen - rund zwei Drittel der Bevölkerung - daran gestorben. Koch injiziert den Patienten das Arsenmittel Atoxyl. Sie klagen danach über Schmerzen, Schwindelgefühle, Übelkeit und Koliken. Einige erblinden sogar. Viele Patienten fliehen vor der Behandlung. Koch schlägt vor, Reihenuntersuchungen in verseuchten Regionen durchzuführen und die Erkrankten in "Konzentrationslagern" unterzubringen. In der Folge werden mehr als 1.200 Schlafkranken-Stationen aufgebaut. Heilerfolge stellten sich jedoch nicht ein.
Als Koch die Nachricht von seiner Nobelpreisnominierung bekommt, unterbricht er seinen Aufenthalt und begibt sich nach Schweden. In Stockholm nimmt er Ende 1905 die Auszeichnung entgegen.
Robert-Koch-Stiftung zur Tuberkulose-Bekämpfung
Mit einer Expedition reist Koch 1906 erneut zum Viktoria-See. Ein Jahr später wird die "Robert-Koch-Stiftung zur Bekämpfung der Tuberkulose" ins Leben gerufen.

Eine private Reise führt ihn 1908 über die USA nach Japan, wo er seinen früheren Mitarbeiter Shibasaburo Kitasato besucht. Im April 1910 erleidet Koch in Berlin einen Herzanfall. Am 23. Mai trifft er zu einer Kur in Baden-Baden ein. Vier Tage später findet ein Arzt den toten Nobelpreisträger vor dessen offenen Balkontür. Koch wird auf eigenen Wunsch eingeäschert. Die Urne wird in sein Institut nach Berlin gebracht und - in dem ihm zu Ehren errichteten Mausoleum - beigesetzt.










