Antimikrobielle Resistenz: Forscher suchen in Lübeck nach Lösungen
Immer mehr Menschen sind von Komplikationen durch antibiotika-resistente Bakterien betroffen. Neue Lösungen wurden in nun auf einer Fachtagung in Lübeck diskutiert.
Eine hartnäckige Bronchitis oder eine offene Wunde, die selbst nach dem dritten Antibiotikum nicht heilen - Zugrunde liegt hier häufig eine sogenannte Multiresistenz. Das ist die Unempfindlichkeit der Keime gegen die antibiotische Therapie. Dieses Problem beschäftigt Wissenschaftler und Wissenschaftlerinnen der ganzen Welt zunehmend.
Immer mehr Menschen von antimikrobieller Resistenz betroffen

In Lübeck haben sie sich nun getroffen, um darüber zu beraten. 800 Forscherinnen und Forscher kamen hier im Rahmen der 75. Jahrestagung der Deutschen Gesellschaft für Hygiene und Mikrobiologie (DGHM) zusammen. Im Fokus stand das Thema antimikrobielle Resistenz. Das betrifft immer mehr Menschen, wie Forscheinnen und Forscher in Studie schreiben, die in der medizinischen Fachzeitschrift Lancet veröffentlicht wurde.
Problematischer Einsatz von Antibiotika in der Landwirtschaft
Die Mehrbelastung durch den Einsatz von Antibiotika in der Landwirtschaft oder durch multiresistente Bakterien in Gewässern führt zur Verstärkung des Problems. Zu diesem Schluss kommt der kürzlich veröffentlichte Studie des Robert-Koch-Instituts. Spätestens seit der Corona-Pandemie hat das Zusammenspiel von Mensch, Tier und Umwelt an Relevanz gewonnen - auch für die Forschung zu Multiresistenzen.
Antimikrobielle Resistenz ist globale Bedrohung

Laut der Weltgesundheitsorganisation (WHO) gehört die Antimikrobielle Resistenz (AMR) neben dem Klimawandel zu denzehn größten globalen Bedrohungen für die menschliche Gesundheit. Besorgniserregend sind vor allem die Zahlen der letzten Jahre: "Es gibt globale Schätzungen, die sagen, dass jedes Jahr fünf- bis sechs Millionen Menschen aufgrund der Problematik resistenter Bakterien versterben. (...) Zum einen ist der Zugang zu Antibiotika noch nicht ausreichend hoch", sagt Professor Jan Rupp, Infektiologe am Universitätsklinikum Schleswig-Holstein (UKSH) und Koordinator des Deutschen Zentrums für Infektionsforschung. Zum anderen reagiere der menschliche Körper häufig nicht mehr auf gängige Antibiotika. Rupp warnt vor dem Anmarsch einer "stillen Pandemie" durch den Mangel an funktionierenden antibiotischen Medikamenten.
Richtiger Einsatz von Antibiotika ist wichtig
Gegen die Entwicklung von Multiresistenzen hilft vor allem ein korrekter und sachgemäßer Einsatz von Antibiotika, betont Professor Dennis Nurjadi vom Universitätsklinikum Schleswig-Holstein (UKSH) Lübeck. Ein Problem: Laut Nurjadi werden Antibiotika häufig zu schnell verschrieben - auch bei Erkrankungen, gegen die unser Körper in der Lage wäre, anzukämpfen.
Nurjadi nennt ein konkretes Beispiel: "Wir haben ein Antibiotikum, das seit etwa drei Jahren auf dem Markt ist. Das ist ein neues Medikament, was eigentlich wirksam gegen die multiresistenten Erreger sein sollte. Leider sieht man nun nachdem es ein bisschen häufiger benutzt wurde in der Klinik, dass es relativ schnell zu Resistenzen kommt."
Professor: Antibiotikaverbrauch sollte gesenkt werden

Auch Patienten und Patientinnen können helfen, Multiresistenzen aufzuhalten. "Der Antibiotikaverbrauch sollte insgesamt gesenkt werden. Auch die Erwartungshaltung der Verbrauchenden sollte sich ändern", so Professor Nurjadi. Gerade bei kleineren Infekten seien Antibiotika häufig nicht nötig. Da sollte bei den Patienten nicht gleich das Gefühl aufkommen, vom Arzt nicht ernst genommen zu werden. Wenn Krankheiten ein Antibiotikum zwingend erfordern, dann sei auch die richtige Entsorgung des Antibiotikums wichtig, um Resistenzen zu reduzieren.
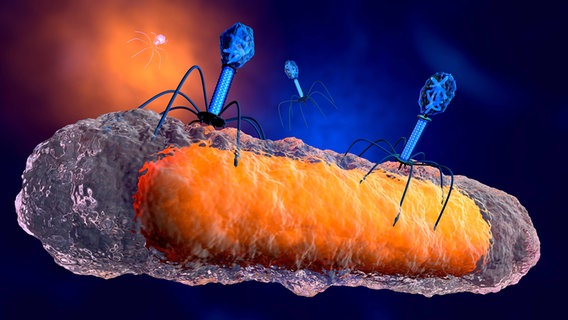
Bakteriophagen könnten helfen
Diskussionsschwerpunkt bei der Jahrestagung der DGHM waren auch mögliche Alternativen zu Antibiotika im Kampf gegen multiresistente Erreger. Eine davon sind die sogenannten Bakteriophagen. Phagen sind im Gegensatz zu Antibiotika Viren, die kein weites Spektrum, sondern spezifische Bakterien angreifen. Sie erkennen diese, haften an ihre Oberfläche und vernichten sie anschließend. Welche Phagentherapie genau für eine Infektion erforderlich ist, wird im Labor analysiert.
Ein weiterer Ansatz der aktuellen Forschung zu Alternativen von bekannten Antibiotika ist die Kombination mehrerer antibiotischer Präparate, die zusammen gezielter gegen die bakterielle Infektion wirken. Dadurch sollen vor allem die Darmflora und die Leber weniger belastet werden.